Die Digitalisierung geht in der Corona-Krise viral
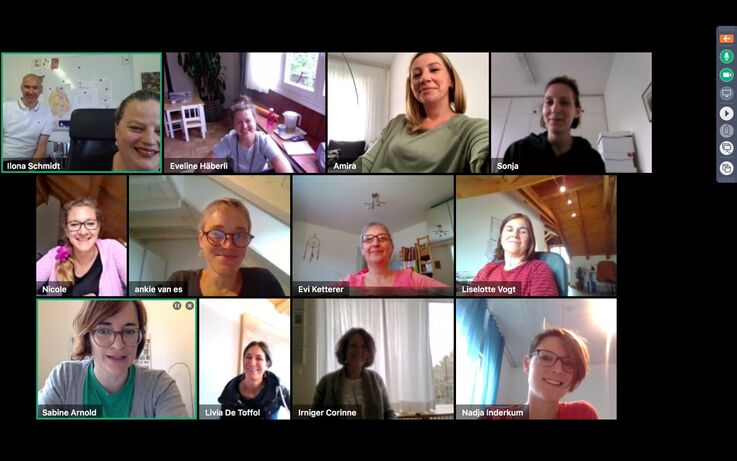
Das ambulante Palliative-Care-Team Palliaviva, das seine Leistungen im Kanton Zürich erbringt, führt seine Teamsitzungen während der Coronakrise online durch. (Screenshot: Sabine Arnold)
Autorinnen und Autoren

Fachärztin für Innere Medizin, Schwerpunkt Palliativmedizin Leitende Ärztin Abteilung für Palliative Care, Stadtspital Waid und Triemli
Sabine Arnold
lic. phil., Germanistik und Soziologie, Journalistin BR, CAS Marketing und Kommunikation in Non-Profit-Organisationen. Verantwortlich für Kommunikation und Fundraising bei Palliaviva, freie Autorin
Matea Pavic
Dr. med., Oberärztin, Klinik für Radio-Onkologie, Kompetenzzentrum für Palliative Care, Interdisziplinäres Zentrum für Hochpräzisionstherapie, Universitässpital Zürich
Annina Seiler
Dr. phil., Psychonkologin und Forscherin, Klinik für Konsiliarpsychiatrie und Psychosomatik, Universitätsspital Zürich
Simon Peng-Keller
Prof. Dr. theol., Professor für Spiritual Care an der Universität Zürich und Seelsorger am Kompetenzzentrum Palliative Care, Universitätsspital Zürich
David Blum
Facharzt Innere Medizin und Medizinische Onkologie, Schwerpunkt Palliativmedizin; Assistenzprofessor MD PhD Kompetenzzentrum Palliative Care, Klinik für Radio-Onkologie, Universitätsspital Zürich
Literaturverzeichnis
Abel, J. (2018). Compassionate communities and end-of-life care. Royal College of Physicians, Clinical Medicine Journal, Vol. 18, Nr. 1, 6-8. Abgerufen unter: www.rcpjournals.org/content/clinmedicine/18/1/6
Albrecht, U. V. (2016). Chances and Risks of Mobile Health Apps. . Hannover: Peter L. Reichertz Institut für Medizinische Informatik der TU Braunschweig und der Medizinischen Hochschule Hannover.
Basch, E., Deal, A. M., Dueck, A. C., Scher, H. I., Kris, M. G., Hudis, C., et al. (2017). Overall Survival Results of a Trial Assessing Patient-Reported Outcomes for Symptom Monitoring During Routine Cancer Treatment. JAMA, 318(2), 197.
Basch, E., Deal, A. M., Kris, M. G., Scher, H. I., Hudis, C. A., Sabbatini, P., et al. (2016). Symptom Monitoring With Patient-Reported Outcomes During Routine Cancer Treatment: A Randomized Controlled Trial. Journal of Clinical Oncology, 34(6), 557-565.
Blum, D., Raj, S. X., Oberholzer, R., Riphagen, I. I., Strasser, F., & Kaasa, S. (2014). Computer-Based Clinical Decision Support Systems and Patient-Reported Outcomes: A Systematic Review. The Patient - Patient-Centered Outcomes Research, 8(5), 397-409.
CAPC (2020). CAPC COVID-19 Response Resources. Abgerufen unter: www.capc.org/toolkits/covid-19-response-resources/
Cowen, M. E., Strawderman, R. L., Czerwinski, J. L., Smith, M. J., & Halasyamani, L. K. (2012). Mortality predictions on admission as a context for organizing care activities. Journal of Hospital Medicine, 8(5), 229-235.
Demyttenaere, K., Bruffaerts, R., Posada-Villa, J., Gasquet, I., Kovess, V., Lepine, J. P., et al. (2004). Prevalence, severity, and unmet need for treatment of mental disorders in the World Health Organization World Mental Health Surveys. Jama, 291(21), 2581-2590.
Gresham, G., Schrack, J., Gresham, L. M., Shinde, A. M., Hendifar, A. E., Tuli, R., et al. (2018). Wearable activity monitors in oncology trials: Current use of an emerging technology. Contemporary Clinical Trials, 64, 13-21.
Hofer, P. (2020). Pro Aidants. Schweizerische Interessenvertretung für betreuende und pflegende Angehörige, Jahresbericht 2018/2019. Abgerufen unter: blog.proaidants.ch/de/jahresbericht
Jandoo, T. (2020). WHO guidance for digital health: What it means for researchers. Digit Health, 6, 2055207619898984.
Joshi, M., Ashrafian, H., Aufegger, L., Khan, S., Arora, S., Cooke, G., et al. (2019). Wearable sensors to improve detection of patient deterioration. Expert Review of Medical Devices, 16(2), 145-154.
Kerst, A., Zielasek, J., & Gaebel, W. (2020). Smartphone applications for depression: a systematic literature review and a survey of health care professionals' attitudes towards their use in clinical practice. Eur Arch Psychiatry Clin Neurosci, 270(2), 139-152.
Laugsand, E. A., Sprangers, M. A. G., Bjordal, K., Skorpen, F., Kaasa, S., & Klepstad, P. (2010). Health care providers underestimate symptom intensities of cancer patients: A multicenter European study. Health and Quality of Life Outcomes, 8(1), 104.
Nipp, R. D., El-Jawahri, A., Ruddy, M., Fuh, C., Temel, B., D'Arpino, S. M., et al. (2019). Pilot randomized trial of an electronic symptom monitoring intervention for hospitalized patients with cancer. Annals of Oncology, 30(2), 274-280.
palliative ch (2020). Wissenswertes zum Coronavirus. Abgerufen unter: www.palliative.ch/de/fachbereich/task-forces/fokus-corona/
Pavic, M., Klaas, V., Theile, G., Kraft, J., Tröster, G., Blum, D., et al. (2019). Mobile Health Technologies for Continuous Monitoring of Cancer Patients in Palliative Care Aiming to Predict Health Status Deterioration: A Feasibility Study. Journal of Palliative Medicine.
Peng-Keller, S. (2020). Covid-19: Spiritual Care. Ressourcen zur seelsorgerischen Arbeit. Abgerufen unter: www.covid-spiritualcare.com/
Peng-Keller, S. (2020). Digitale Dokumentation klinischer Seelsorge. Hintergründe, Modelle, Diskussionen. Wege zum Menschen (im Druck).
Peng-Keller, S., Neuhold, D. (Ed.) (2020). Charting Spiritual Care? The Emerging Role of Chaplaincy Records in Healthcare. Springer Nature (in press).
Shen, L., Margolies, L. R., Rothstein, J. H., Fluder, E., McBride, R., & Sieh, W. (2019). Deep Learning to Improve Breast Cancer Detection on Screening Mammography. Scientific Reports, 9(1).
Spitex Kanton Solothurn (2017). Projekt Versorgungskette Palliative Care Kanton Solothurn. Abgerufen unter: www.spitexso.ch/Aktuelles/Projekt-Versorgungskette-Palliative-Care-Kanton-Solothurn/oUW7s2Cz/PYBU6/
Spitzer, M. (2018). Smartphone und Depression: Ursache oder Therapie? Nervenheilkunde, Schattauer, 37(1-2), 7-15.
Stewart, D., Mete, M., & Groninger, H. (2019). Virtual reality for pain management in patients with heart failure: Study rationale and design. Contemporary Clinical Trials Communications, 16, 100470.
Strasser, F., Blum, D., von Moos, R., Cathomas, R., Ribi, K., Aebi, S., et al. (2016). The effect of real-time electronic monitoring of patient-reported symptoms and clinical syndromes in outpatient workflow of medical oncologists: E-MO AIC, a multicenter cluster-randomized phase III study (SAKK 95/06). Annals of Oncology, 27(2), 324-332.
Terhorst, Y., Rathner, E. M., Baumeister, H., & Sander, L. (2018). «Hilfe aus dem App-Store?»: Eine systematische Übersichtsarbeit und Evaluation von Apps zur Anwendung bei Depressionen. Verhaltenstherapie, 28(2), 101-112.
Wallace, E. M., Cooney, M. C., Walsh, J., Conroy, M., & Twomey, F. (2012). Why do Palliative Care Patients Present to the Emergency Department? Avoidable or Unavoidable? American Journal of Hospice and Palliative Medicine®, 30(3), 253-256.
Wilson, K. G., Chochinov, H. M., Skirko, M. G., Allard, P., Chary, S., Gagnon, P. R., et al. (2007). Depression and anxiety disorders in palliative cancer care. J Pain Symptom Manage, 33(2), 118-129.

Albrecht, U. V. (2016). Chances and Risks of Mobile Health Apps. . Hannover: Peter L. Reichertz Institut für Medizinische Informatik der TU Braunschweig und der Medizinischen Hochschule Hannover.
Basch, E., Deal, A. M., Dueck, A. C., Scher, H. I., Kris, M. G., Hudis, C., et al. (2017). Overall Survival Results of a Trial Assessing Patient-Reported Outcomes for Symptom Monitoring During Routine Cancer Treatment. JAMA, 318(2), 197.
Basch, E., Deal, A. M., Kris, M. G., Scher, H. I., Hudis, C. A., Sabbatini, P., et al. (2016). Symptom Monitoring With Patient-Reported Outcomes During Routine Cancer Treatment: A Randomized Controlled Trial. Journal of Clinical Oncology, 34(6), 557-565.
Blum, D., Raj, S. X., Oberholzer, R., Riphagen, I. I., Strasser, F., & Kaasa, S. (2014). Computer-Based Clinical Decision Support Systems and Patient-Reported Outcomes: A Systematic Review. The Patient - Patient-Centered Outcomes Research, 8(5), 397-409.
CAPC (2020). CAPC COVID-19 Response Resources. Abgerufen unter: www.capc.org/toolkits/covid-19-response-resources/

Cowen, M. E., Strawderman, R. L., Czerwinski, J. L., Smith, M. J., & Halasyamani, L. K. (2012). Mortality predictions on admission as a context for organizing care activities. Journal of Hospital Medicine, 8(5), 229-235.
Demyttenaere, K., Bruffaerts, R., Posada-Villa, J., Gasquet, I., Kovess, V., Lepine, J. P., et al. (2004). Prevalence, severity, and unmet need for treatment of mental disorders in the World Health Organization World Mental Health Surveys. Jama, 291(21), 2581-2590.
Gresham, G., Schrack, J., Gresham, L. M., Shinde, A. M., Hendifar, A. E., Tuli, R., et al. (2018). Wearable activity monitors in oncology trials: Current use of an emerging technology. Contemporary Clinical Trials, 64, 13-21.
Hofer, P. (2020). Pro Aidants. Schweizerische Interessenvertretung für betreuende und pflegende Angehörige, Jahresbericht 2018/2019. Abgerufen unter: blog.proaidants.ch/de/jahresbericht

Jandoo, T. (2020). WHO guidance for digital health: What it means for researchers. Digit Health, 6, 2055207619898984.
Joshi, M., Ashrafian, H., Aufegger, L., Khan, S., Arora, S., Cooke, G., et al. (2019). Wearable sensors to improve detection of patient deterioration. Expert Review of Medical Devices, 16(2), 145-154.
Kerst, A., Zielasek, J., & Gaebel, W. (2020). Smartphone applications for depression: a systematic literature review and a survey of health care professionals' attitudes towards their use in clinical practice. Eur Arch Psychiatry Clin Neurosci, 270(2), 139-152.
Laugsand, E. A., Sprangers, M. A. G., Bjordal, K., Skorpen, F., Kaasa, S., & Klepstad, P. (2010). Health care providers underestimate symptom intensities of cancer patients: A multicenter European study. Health and Quality of Life Outcomes, 8(1), 104.
Nipp, R. D., El-Jawahri, A., Ruddy, M., Fuh, C., Temel, B., D'Arpino, S. M., et al. (2019). Pilot randomized trial of an electronic symptom monitoring intervention for hospitalized patients with cancer. Annals of Oncology, 30(2), 274-280.
palliative ch (2020). Wissenswertes zum Coronavirus. Abgerufen unter: www.palliative.ch/de/fachbereich/task-forces/fokus-corona/

Pavic, M., Klaas, V., Theile, G., Kraft, J., Tröster, G., Blum, D., et al. (2019). Mobile Health Technologies for Continuous Monitoring of Cancer Patients in Palliative Care Aiming to Predict Health Status Deterioration: A Feasibility Study. Journal of Palliative Medicine.
Peng-Keller, S. (2020). Covid-19: Spiritual Care. Ressourcen zur seelsorgerischen Arbeit. Abgerufen unter: www.covid-spiritualcare.com/

Peng-Keller, S. (2020). Digitale Dokumentation klinischer Seelsorge. Hintergründe, Modelle, Diskussionen. Wege zum Menschen (im Druck).
Peng-Keller, S., Neuhold, D. (Ed.) (2020). Charting Spiritual Care? The Emerging Role of Chaplaincy Records in Healthcare. Springer Nature (in press).
Shen, L., Margolies, L. R., Rothstein, J. H., Fluder, E., McBride, R., & Sieh, W. (2019). Deep Learning to Improve Breast Cancer Detection on Screening Mammography. Scientific Reports, 9(1).
Spitex Kanton Solothurn (2017). Projekt Versorgungskette Palliative Care Kanton Solothurn. Abgerufen unter: www.spitexso.ch/Aktuelles/Projekt-Versorgungskette-Palliative-Care-Kanton-Solothurn/oUW7s2Cz/PYBU6/

Spitzer, M. (2018). Smartphone und Depression: Ursache oder Therapie? Nervenheilkunde, Schattauer, 37(1-2), 7-15.
Stewart, D., Mete, M., & Groninger, H. (2019). Virtual reality for pain management in patients with heart failure: Study rationale and design. Contemporary Clinical Trials Communications, 16, 100470.
Strasser, F., Blum, D., von Moos, R., Cathomas, R., Ribi, K., Aebi, S., et al. (2016). The effect of real-time electronic monitoring of patient-reported symptoms and clinical syndromes in outpatient workflow of medical oncologists: E-MO AIC, a multicenter cluster-randomized phase III study (SAKK 95/06). Annals of Oncology, 27(2), 324-332.
Terhorst, Y., Rathner, E. M., Baumeister, H., & Sander, L. (2018). «Hilfe aus dem App-Store?»: Eine systematische Übersichtsarbeit und Evaluation von Apps zur Anwendung bei Depressionen. Verhaltenstherapie, 28(2), 101-112.
Wallace, E. M., Cooney, M. C., Walsh, J., Conroy, M., & Twomey, F. (2012). Why do Palliative Care Patients Present to the Emergency Department? Avoidable or Unavoidable? American Journal of Hospice and Palliative Medicine®, 30(3), 253-256.
Wilson, K. G., Chochinov, H. M., Skirko, M. G., Allard, P., Chary, S., Gagnon, P. R., et al. (2007). Depression and anxiety disorders in palliative cancer care. J Pain Symptom Manage, 33(2), 118-129.
Links zum Thema
Dokumente zum Thema
20. Mai 2020
/
Wissen
Die Digitalisierung durchdringt alle unsere Lebensbereiche und hat durch die aktuelle Coronakrise einen weiteren Schub erfahren. Die Pandemie hat den Stellenwert digitaler Medien und Kommunikationsformen auch in der Schweizer Palliative-Care-Szene bewiesen. Es zeigte sich aber schon zuvor, dass die Digitalisierung für die Palliative Care ein grosses Potenzial darstellt, und zwar auf der biologischen, der psychischen und der spirituellen Ebene.
Palliative-Care-Organisationen in englischsprachigen Ländern sind uns in der Online-Kommunikation voraus. Sie nutzen Social Media als Ort der internationalen Vernetzung, des Wissenstransfers – analog der Open-Source-Programme in der Informatik – und des Marketings viel selbstverständlicher, als wir hierzulande. Die Online-Kommunikation kommt dem palliativen Grundanliegen der Sensibilisierung entgegen, weil sie kostengünstig und niederschwellig funktioniert.
Die Pandemiesituation, die medizinische Fachpersonen global zeitgleich mit denselben Problemen konfrontierte, zeigte exemplarisch, wie sinnvoll die Präsenz einer Palliative-Care-Organisation im World Wide Web ist. So teilte das gemeinnützige Center to Advance Palliative Care (CAPC), das seinen Sitz in New York hat, bereits früh einen digitalen Werkzeugkasten für Covid-19-Probleme, der unter anderem einen Gesprächsleitfaden, Protokolle fürs Symptommanagement und andere Hilfsmittel für Palliative-Care-Teams enthält (CAPC, 2020). Das «Toolkit» wurde laufend erweitert.
Schweizer Seelsorgeportal und Taskforce
Bemerkenswert schnell haben auch Schweizer Palliative-Care-Organisationen ihre Internetpräsenz bezüglich Coronakrise verstärkt. Palliative ch stellt mit ihrer Taskforce laufend neue Guidelines und Merkblätter zur Verfügung (palliative ch, 2020), und innert kürzester Zeit lancierte Spiritual-Care-Professor Simon Peng-Keller ein Internet-Portal für die seelsorgerische Arbeit im Zusammenhang mit Covid-19 (Peng-Keller, 2020).
Mit Fokus auf die Netzwerke, die sich rund um einen Palliativpatienten spannen, geraten zwei wichtige Aspekte in den Blick: das elektronische Patientendossier und die Online-Kommunikation. Ein vereinfachter Datenaustausch im, teils sehr grossen, Behandlungs- und Betreuungsnetz, hilft allen Beteiligten, die Übersicht zu behalten, spitalintern und -extern. Digitale Assessments verschiedener Behandlungsteams werden vergleichbar. Eine für alle zugängliche Medikamentenliste kann Medikationsfehler vermeiden. Der digitale Zugang zu vorgängig besprochenen Wünschen, Zielen sowie Entscheidungen (Patientenverfügung, Advance Care Planning, ärztliche Notfallanordnung ÄNO, Massnahmenplan) ist besonders in Momenten einer akuten Erkrankung wie Sars-CoV-2 hilfreich, wenn wenig Zeit für längere Gespräche oder die Suche nach Dokumenten bleibt.
Ein Prognose-Tool zu Covid-19 könnte die Entscheidungsfindung erleichtern, indem automatisiert Risikofaktoren erhoben und Anhaltspunkte zur Prognose gegeben werden. Gesammelte Krankendaten lassen nicht nur in dieser spezifischen Pandemiesituation die Entwicklung gezielterer Angebote zu.
In aktuellen Projekten werden auch in der Schweiz, bereits vor Corona, Tools erprobt, welche die Zusammenarbeit der Fachpersonen über die Institutionsgrenzen hinweg erleichtern: Im Kanton Solothurn arbeiten Spitex-Dienste und Hausärztinnen im Projekt Versorgungskette seit gut zwei Jahren mit einer gemeinsamen webbasierten Krankengeschichte, die auch als Palliative-App existiert (Spitex Kanton Solothurn, 2017). «Die passwortgeschützte und nur von den Beteiligten einsehbare Plattform enthält alle Informationen, die für eine erfolgreiche Zusammenarbeit wichtig sind, darunter Kontaktdaten, Medikamentenplan und jüngste Massnahmen», heisst es auf der Website des Solothurner Spitex-Verbands.
Pro Aidants, eine neuere schweizweite Organisation, welche die Interessen pflegender Angehöriger vertritt, ist ebenfalls daran, eine App zu testen, die alle in die Pflege und Betreuung einer Person involvierten Personen vernetzt und sie über Dienstleistungen, Entlastungs- und Finanzierungsmöglichkeiten informiert (Hofer, 2020).
Virtueller Support und Vernetzung online
Die digitale Kommunikation unterstützt die gesamte Caring Community inklusive Fachpersonen darin, sich vereinfacht und auf Augenhöhe auszutauschen. Kommunikation per Handy, Tablet oder Computer hilft, den palliativen Grundgedanken umzusetzen, wonach die Angebote zu den Menschen, und nicht die Menschen zu den Angeboten kommen sollten. Die professionelle Beratung ist möglich, wo auch immer sich die Patientin befindet. Sie erhält zudem zeitnah eine Antwort auf ihre Fragen zur Symptomkontrolle, sogar, wenn sie zum Beispiel wegen Covid-19 nicht zur ambulanten Sprechstunde fahren kann. Auch virtuelle psychologische, sozialarbeiterische oder seelsorgerische Unterstützung zu Hause wäre aus palliativer Sicht ein grosses Plus.
An virtuellen runden Tischen tauschen sich während der Coronakrise Spitex-Pflegende, Hausärzte und Spezialistinnen aus, ohne durch die Anreise Zeit zu verlieren. Die private Caring Community koordiniert schon länger ihre Hilfestellungen am einfachsten über web-basierte Tools wie WhatsApp oder Doodle (Abel, 2018). Wer kommt wann zum Krankenbesuch? Wer kann für die betroffene Familie einkaufen gehen?
Die Pandemiesituation, die medizinische Fachpersonen global zeitgleich mit denselben Problemen konfrontierte, zeigte exemplarisch, wie sinnvoll die Präsenz einer Palliative-Care-Organisation im World Wide Web ist. So teilte das gemeinnützige Center to Advance Palliative Care (CAPC), das seinen Sitz in New York hat, bereits früh einen digitalen Werkzeugkasten für Covid-19-Probleme, der unter anderem einen Gesprächsleitfaden, Protokolle fürs Symptommanagement und andere Hilfsmittel für Palliative-Care-Teams enthält (CAPC, 2020). Das «Toolkit» wurde laufend erweitert.
Schweizer Seelsorgeportal und Taskforce
Bemerkenswert schnell haben auch Schweizer Palliative-Care-Organisationen ihre Internetpräsenz bezüglich Coronakrise verstärkt. Palliative ch stellt mit ihrer Taskforce laufend neue Guidelines und Merkblätter zur Verfügung (palliative ch, 2020), und innert kürzester Zeit lancierte Spiritual-Care-Professor Simon Peng-Keller ein Internet-Portal für die seelsorgerische Arbeit im Zusammenhang mit Covid-19 (Peng-Keller, 2020).
Mit Fokus auf die Netzwerke, die sich rund um einen Palliativpatienten spannen, geraten zwei wichtige Aspekte in den Blick: das elektronische Patientendossier und die Online-Kommunikation. Ein vereinfachter Datenaustausch im, teils sehr grossen, Behandlungs- und Betreuungsnetz, hilft allen Beteiligten, die Übersicht zu behalten, spitalintern und -extern. Digitale Assessments verschiedener Behandlungsteams werden vergleichbar. Eine für alle zugängliche Medikamentenliste kann Medikationsfehler vermeiden. Der digitale Zugang zu vorgängig besprochenen Wünschen, Zielen sowie Entscheidungen (Patientenverfügung, Advance Care Planning, ärztliche Notfallanordnung ÄNO, Massnahmenplan) ist besonders in Momenten einer akuten Erkrankung wie Sars-CoV-2 hilfreich, wenn wenig Zeit für längere Gespräche oder die Suche nach Dokumenten bleibt.
Ein Prognose-Tool zu Covid-19 könnte die Entscheidungsfindung erleichtern, indem automatisiert Risikofaktoren erhoben und Anhaltspunkte zur Prognose gegeben werden. Gesammelte Krankendaten lassen nicht nur in dieser spezifischen Pandemiesituation die Entwicklung gezielterer Angebote zu.
In aktuellen Projekten werden auch in der Schweiz, bereits vor Corona, Tools erprobt, welche die Zusammenarbeit der Fachpersonen über die Institutionsgrenzen hinweg erleichtern: Im Kanton Solothurn arbeiten Spitex-Dienste und Hausärztinnen im Projekt Versorgungskette seit gut zwei Jahren mit einer gemeinsamen webbasierten Krankengeschichte, die auch als Palliative-App existiert (Spitex Kanton Solothurn, 2017). «Die passwortgeschützte und nur von den Beteiligten einsehbare Plattform enthält alle Informationen, die für eine erfolgreiche Zusammenarbeit wichtig sind, darunter Kontaktdaten, Medikamentenplan und jüngste Massnahmen», heisst es auf der Website des Solothurner Spitex-Verbands.
Pro Aidants, eine neuere schweizweite Organisation, welche die Interessen pflegender Angehöriger vertritt, ist ebenfalls daran, eine App zu testen, die alle in die Pflege und Betreuung einer Person involvierten Personen vernetzt und sie über Dienstleistungen, Entlastungs- und Finanzierungsmöglichkeiten informiert (Hofer, 2020).
Virtueller Support und Vernetzung online
Die digitale Kommunikation unterstützt die gesamte Caring Community inklusive Fachpersonen darin, sich vereinfacht und auf Augenhöhe auszutauschen. Kommunikation per Handy, Tablet oder Computer hilft, den palliativen Grundgedanken umzusetzen, wonach die Angebote zu den Menschen, und nicht die Menschen zu den Angeboten kommen sollten. Die professionelle Beratung ist möglich, wo auch immer sich die Patientin befindet. Sie erhält zudem zeitnah eine Antwort auf ihre Fragen zur Symptomkontrolle, sogar, wenn sie zum Beispiel wegen Covid-19 nicht zur ambulanten Sprechstunde fahren kann. Auch virtuelle psychologische, sozialarbeiterische oder seelsorgerische Unterstützung zu Hause wäre aus palliativer Sicht ein grosses Plus.
An virtuellen runden Tischen tauschen sich während der Coronakrise Spitex-Pflegende, Hausärzte und Spezialistinnen aus, ohne durch die Anreise Zeit zu verlieren. Die private Caring Community koordiniert schon länger ihre Hilfestellungen am einfachsten über web-basierte Tools wie WhatsApp oder Doodle (Abel, 2018). Wer kommt wann zum Krankenbesuch? Wer kann für die betroffene Familie einkaufen gehen?
Die Pandemiesituation ermöglicht Neues: In Spitälern werden universelle Ladekabel angeschafft und Tablets zur Verfügung gestellt, um die Kommunikation mit den Liebsten trotz Isolierungsmassnahmen zu ermöglichen. Menschlichkeit und Wärme können, bis zu einem gewissen Grad wenigstens, auch über das Hören und das Sehen vermittelt werden. Diese neuartige Situation zwingt alle Akteure erfinderisch und kreativ mit digitalen Medien umzugehen.
Wenn Angehörige eine verstorbene Person nicht mehr sehen und berühren können, hilft ihnen allenfalls ein digital versendetes Foto die unwiederbringliche Tatsache zu begreifen, stellt doch das Sehen des Verstorbenen ein wichtiger Teil im Trauerprozess dar.
Die Coronakrise beschleunigt die Digitalisierung in der Palliative Care massgeblich. Zu hoffen ist, dass die nützlichen Erfahrungen weitergelebt und -entwickelt werden – auch nach der Krisensituation.
Digital Patienten identifizieren, Symptome erfassen
Informatik und speziell künstliche Intelligenz hat in den letzten Jahren eine rasante Entwicklung durchgemacht, es stehen nicht nur immer grössere Datensätze, sondern auch intelligentere Computersysteme zur Verfügung. So sind mittlerweile in Teilgebieten Deep-Learning-Algorithmen bei der Diagnosestellung besser als Ärzte (Shen et al., 2019).
Grosse digitale Datensätze in Krankenhäusern erlauben es, auch die Patientenmortalität vorauszusagen (Cowen, Strawderman, Czerwinski, Smith & Halasyamani, 2012) . Dabei wird quasi dem Computer die Surprise Question («Wären sie nicht verwundert, wenn die Patientin in den nächsten 6 Monaten sterben würde?») gestellt. Dies eröffnet die Möglichkeit, die frühe Integration von Palliative Care systematischer und intelligenter voranzubringen, anstatt von einem onkologischen Kollegen abhängig zu sein, der an Palliative Care denkt oder nicht. Der nächste Schritt wäre dann, nicht das Überleben, sondern die Symptomlast und Einschränkung der Lebensqualität oder das Leiden mit künstlicher Intelligenz vorauszusagen und präventiv anzugehen, das heisst, systematisch die Patientinnen zu identifizieren, die Palliative Care am meisten benötigen oder benötigen werden.
Es ist immer wieder gezeigt worden, dass Behandelnde Symptome notorisch unterschätzen und zwar an Zahl und Intensität (Laugsand et al., 2010). Die digitale Erfassung von Symptomen und Beschwerden sogenannte Patient Reported Outcomes (PRO), dann als E-PRO, ist eine Möglichkeit, diesem Phänomen entgegenzuwirken. Beim Einsatz von digitalen Fragekatalogen besteht der Vorteil, dass sinnlose Folgefragen gar nicht erscheinen müssen. Das bedeutet zum Beispiel: Nur wenn Schmerzen angegeben wurden, wird auch nach der Schmerzqualität gefragt. Diese Möglichkeit des Zuschneidens von Fragekatalogen auf die Patienten und Beschwerden macht diese für schwerkranke Menschen besonders attraktiv, da auf diese Weise die Belastung durch die Befragung reduziert werden kann.
Die E-PRO können mit klinischen Daten aus dem elektronischen Patientendossier und auch mit Behandlungsleitlinien verbunden werden, dies wird unter dem Konzept eines Computer Based Clinical Decision Support System (CCDSS) zusammengefasst (Blum et al., 2014). So kann die Erfassung leicht an eine Entscheidungshilfe für zu ergreifende therapeutische Maßnahmen gekoppelt werden.
Der Computer erkennt also zum Beispiel einen hohen Schmerzwert zusammen mit dem brennenden Charakter und blendet dann unmittelbar eine passende Leitlinie zur Schmerzbehandlung bei neuropathischen Schmerzen ein.
Dass der Einsatz von E-PRO die Behandlung verbessern kann, konnte in diversen Studien gezeigt werden. In einer cluster-randomisieren Studie (EMOSAIC SAKK), die in acht Schweizer Zentren mit 264 Patientinnen und Patienten durchgeführt wurde, erhielten die behandelnden Ärzte ein auf E-PRO basiertes computergeneriertes Monitoring-Sheet, auf dem PROs plus klinische Information abgebildet waren oder eben nicht. So konnte gezeigt werden, dass die Symptome und deren Management verbessert wurde (Strasser et al., 2016).
In einer grossen Studie am Memorial Sloan Kettering Center erhielten die behandelnden Ärztinnen bei den Visiten einen Ausdruck der Symptomkurven und das Pflegeteam Alarme per E-Mail, wenn sich die Symptome verschlechterten. Die Untersuchung ergab, dass durch die Verwendung dieser E-PRO nicht nur die Lebensqualität weniger abnahm und es zu weniger Notfallkonsultationen kam, sondern auch das Gesamtüberleben der Patienten verbessert wurde (Basch et al., 2017; Basch et al., 2016).
Eine weitere Studie, die elektronisches Symptom-Monitoring für Krebspatientinnen im Krankenhaus untersuchte, ergab, dass eine Symptomerfassung mit einem Tablet bei einem grossen Teil der stationären Patienten durchführbar ist und auch zu einer Verbesserung der Beschwerden führt (Nipp et al., 2019).
Computertechnik kann auch zur Generierung einer virtuellen Realität (VR) benutzt werden. VR ist eine Technik, die es ermöglicht, Patientinnen in eine angenehme, ruhige Umgebung zu versetzen, zum Beispiel in einen Wald oder auf eine Alp. Dabei wird eine Art digitale Skibrille verwendet, die diese virtuelle Realität generiert. Erste Studien haben vielversprechende Resultate bei Schmerzpatienten gezeigt, und erste Studien in der Palliative Care sind in Planung (Stewart, Mete & Groninger, 2019).
Daten sammeln per Smartphones und Wearables
Auch belastende Rehospitalisationen, die bis zur Hälfte vermeidbar wären (Wallace, Cooney, Walsh, Conroy, & Twomey, 2012), können mit digitalen Ansätzen reduziert werden.
«Mobile Health» als tägliche Routine
Ein Grossteil der Bevölkerung besitzt ein Smartphone – ein Potenzial, dass aktuell ungenutzt bleibt. Ergänzt mit Wearables (kleine mit Sensoren ausgestattete Computer, die am Körper getragen werden und verschiedene Kenndaten messen) ermöglicht das Smartphone, dass viele objektive patienten-bezogene Parameter erhoben werden. Solche Wearables werden von vielen Patienten auch schon privat genutzt, so zum Beispiel als Schrittzähler.
Die Hypothese, dass diese objektiv messbaren Parameter den Gesundheitszustand von Patientinnen widerspiegeln und dadurch das frühzeitige Bemerken einer Verschlechterung – eben bevor der Patient subjektiv eine Verschlechterung verspürt – möglich ist, wird mittlerweile durch einige systematische Untersuchungen gestützt (Gresham et al., 2018; Joshi et al., 2019). Die Datenlage zum Einsatz von Wearables bei Patientinnen in palliativer Betreuung ist bislang ziemlich spärlich. Eine am Universitätsspital Zürich durchgeführte Machbarkeitsstudie mit insgesamt 30 Patienten hat jedoch gezeigt, dass das Handling eines Smartphones, das tägliche Ausfüllen eines digitalen Schmerz- und Stressbarometers sowie das Tragen eines Wearables in Form eines Oberarm-Sensors auch in dieser häufig sehr symptomatischen Patientengruppe möglich ist – selbst im Alter von 80+ (Pavic et al., 2019).
Um «Mobile Health» in der täglichen Routine einzuführen, braucht es mehr Daten, welche den Nutzen einer objektiven Parameter-Messung belegen sowie Untersuchungen über eine geeignete Verarbeitung dieser Parameter (im Sinne von Algorithmen mit prädiktiver Voraussagekraft über den Gesundheitszustand). Eine randomisierte Folgestudie, die den Einsatz von Wearables zur Vermeidung notfallmässiger Frührehospitalisationen bei Patientinnen in der Palliative Care prüft, ist in Planung. Diese Forschung ist in jedem Fall in Zusammenarbeit mit Spezialisten aus dem Bereich Computational Science und Machine Learning durchzuführen. Dabei darf nicht vergessen gehen, dass für eine breite Akzeptanz durch die Patienten und das medizinische Personal die Geräte praktisch sein müssen und die Intervention in den Alltag integrierbar ist, was nicht für alle Patientinnen zutrifft, besonders, wenn sie älter oder gebrechlich sind.
Depressions-Apps mit Risiken und Nebenwirkungen
Es ist bekannt, dass depressive Symptome bei palliativen Patienten häufig auftreten. Laut Schätzungen leiden ungefähr 25 Prozent der Patienten unter einer moderaten bis schweren depressiven Episode (Wilson et al., 2007). Smartphone-Applications (Apps) haben das Potential, die Versorgungssituation bei depressiven Erkrankungen zu verbessern, und können sowohl in der Prävention als auch der Diagnostik sowie der Behandlung von Depressionen eingesetzt werden (Kerst, Zielasek & Gaebel, 2020; Terhorst, Rathner, Baumeister & Sander, 2018).
Viele Wissenschaftlerinnen und Kliniker sehen zur Behandlung von Depressionen grosses Potential in der Anwendung von Apps, weil durch deren Hilfe nicht nur das alltagsnahe Symptom- und Aktivitäts-Monitoring möglich wird, sondern Therapieadhärenz durch Feedback gesteigert werden kann, und Patientinnen erreicht werden, die sonst keine psychiatrische/psychotherapeutische Hilfe in Anspruch nehmen möchten. Das heisst, dass auch Gebiete erschlossen werden können, die eine grosse Distanz zu Gesundheitszentren aufweisen und so mehr junge Patienten angesprochen werden können. Zudem sind diese Systeme auch in Ländern einsetzbar, in denen zwar viele Menschen ein Smartphone besitzen, aber kein umfassendes Gesundheitssystem vorhanden ist.
Der Gebrauch von therapie- und gesundheitsbezogenen Smartphone-Applikationen kann von Risiken und Nebenwirkungen begleitet sein. Ein unzureichender Schutz der Daten und der Privatsphäre sind dabei zentral. Ebenso ist das Reaktionsvermögen in akuten Krisen eingeschränkt und potenzielle Schadensrisiken sind für die Patientin schwer einschätzbar (Albrecht, 2016; Spitzer, 2018). Notabene wichtige Risikofaktoren der Depression sind Isolation, Einsamkeit, Beziehungslosigkeit, Mangel an Geborgenheit und Perspektivlosigkeit (Demyttenaere et al., 2004).
Erfahrungsgemäss bedürfen palliative Patienten einer intensiven, sicherheitsstiftenden und vertrauensvollen medizinischen, psychosozialen und pflegerischen Zuwendung, die einen direkten, persönlichen Kontakt unerlässlich macht und nicht durch mobile Technologie ersetzt werden kann. Dies gilt erst recht bei depressiven Patientinnen in einer palliativen Situation. Digitale Hilfsmittel können also die Behandlung ergänzen oder Versorgungslücken schliessen, aber auch in Zukunft nicht die Interaktion von Mensch zu Mensch ersetzen.
Digitalisierung als Katalysator interprofessioneller Spiritual Care
Durch eine Hintertüre hat die Digitalisierung vor einigen Jahren auch die Spiritual Care erreicht. Diese Türe wurde durch die Frage geöffnet, auf welche Weise und von wem eigentlich spirituelle Bedürfnisse in digitalen Patientendossiers dokumentiert werden sollen. Denn nicht weniger als für die physischen, psychischen und sozialen Belange von Patienten gilt auch für ihre spirituellen Bedürfnisse: Was nicht dokumentiert wird, läuft Gefahr, im klinischen Alltag vergessen zu werden. Das gilt umso mehr, wenn es sich um eher leise Bedürfnisse und wenig manifeste Aspekte geht. So sehr die digitale Dokumentation im Allgemeinen zu den nachgeordneten und mühseligen Aufgaben zu zählen ist: für die Integration von Spiritual Care in eine gute palliative Unterstützung ist sie unabdingbar. International gesehen wirkt die Digitalisierung hier sogar als Katalysator, der Entwicklungen beschleunigt. Vielerorts bewirkte das Aufkommen digitaler Patientendossiers, dass innerhalb einer bestimmten Institution die Aufgaben von Spiritual Care geklärt und validiert wurden (Peng-Keller, Neuhold 2020). Zwar stellte sich die Frage, wie Spiritual Care angemessen dokumentiert werden kann, bereits vor dem Digital Turn. Doch die Entwicklung digitaler Dokumentationsinstrumente macht es unausweichlich, Verortung und Stellenwert von Spiritual Care neu zu bestimmten. An den digitalen Dokumentationsinstrumenten und dem Datenmanagement zeigt sich, wie die interprofessionelle Zusammenarbeit funktioniert und wo sie an Grenzen stösst. Wenn die Dokumentation die Hintertüre interprofessioneller Spiritual Care darstellen kann, so ist die geschulte Wahrnehmung spiritueller Bedürfnisse und das behutsame Erkunden spiritueller Nöte und Ressourcen als Eingangstor zu betrachten. Dass sich dieses Tor nur durch achtsame Präsenz öffnet, dürfte auch in Zukunft so bleiben. Doch zeigen jüngere Erfahrungen mit Telechaplaincy und E-PRO-Instrumenten, dass die Digitalisierung die Spiritual Care vielleicht bald einmal auch durch die Vordertüre erreichen wird.
Digitale Ansätze ermöglichen also neue Perspektiven, wenn sie mit Blick auf die Patientin und zur Erleichterung der Interprofessionalität eingesetzt werden, sie bergen aber auch Gefahren und lösen Ängste aus. Die WHO hat eine Leitlinie verfasst, wie digitale Interventionen erforscht und im Sinne der Patienten eingesetzt werden können (Jandoo, 2020). In der aktuellen Coronakrise kann die Digitalisierung zeigen, dass aus verordneter physischer Distanzierung keine soziale Distanzierung werden muss, und die Digitalisierung zur Verbundenheit von Mensch zu Mensch beitragen kann.
David Blum, Silvia Richner, Sabine Arnold, Matea Pavic, Annina Seiler und Simon Peng-Keller
Dieser Text erscheint Mitte Juni auch in der Zeitschrift 02/2020 von palliative ch.
Dieser Text erscheint Mitte Juni auch in der Zeitschrift 02/2020 von palliative ch.